El difícil equilibrio de los antibióticos en África

en |
Compartir la entrada "El difícil equilibrio de los antibióticos en África"
La resistencia a los antimicrobianos, un reto para el continente
Por Marina Gascón Martínez de Quel
La precariedad de los sistemas sanitarios de numerosos países del continente, junto a la escasa conciencia sobre el buen uso de los medicamentos, está extendiendo por el continente una plaga que no es solo africana: la de las bacterias resistentes a los fármacos.
El acceso a medicamentos esenciales es todavía una utopía en el Cuerno de África, una de las zonas más conflictivas del planeta. Para complicar aún más el panorama, el personal sanitario que trabaja en la zona se ha topado durante los últimos años con bacterias resistentes a los antibióticos, un fenómeno ocasionado en gran parte por el abuso o uso inapropiado de estos fármacos y por la falta de medidas de prevención e higiene en hospitales y centros médicos.

Una mujer espera a recibir sus medicamentos en el hospital de Ruli (Ruanda). Fotografía: Javier Fariñas Martín
La comunidad científica mundial ha expresado su preocupación en torno a la resistencia a los antimicrobianos o antibióticos y el impacto que ello puede suponer en el tratamiento de diferentes patologías. Los antibióticos son potentes medicamentos que actúan contra las infecciones bacterianas. Su uso correcto marca la diferencia y salva vidas, especialmente en zonas de conflicto y países en desarrollo, donde las infecciones todavía campan a sus anchas.
En algunos países como Irak, Siria, Níger, Uganda o Malí, Médicos Sin Fronteras (MSF) ha podido obtener evidencias de bacterias resistentes en situaciones con heridos de guerra, personas con quemaduras, neonatos y niños por debajo de los cinco años. «La realidad es que, en la mayor parte de África subsahariana, no tenemos los métodos de diagnóstico necesarios o es complicado conseguirlos, por lo que la evidencia científica de la resistencia de antibióticos es difícil de conseguir», explica Carolina Jiménez, médico internista de MSF en el Cuerno de África. Obtener evidencias se convierte en un gran reto para ellos, y eso solo es posible cuando logran establecer puntos de diagnóstico –cuyo coste resulta muy elevado– o gracias a la colaboración con laboratorios locales para realizar las pruebas pertinentes. «Lo más seguro es que las bacterias sean resistentes en otros muchos contextos y en todos los grupos de edad, pero aún no podemos demostrarlo por la falta de medios en estos países», asegura Carolina Jiménez.
Un estudio en menores de cinco años, ingresados por diarrea grave en Níger, mostró que más de la mitad de las bacterias aisladas en estos pequeños eran resistentes a antibióticos de primera línea. Desde el terreno, tratan de desarrollar estrategias para luchar o mitigar esta problemática cuanto antes, porque el escenario final al que nadie quiere llegar es a tener que encontrarse de frente con bacterias resistentes y no tener acceso a los fármacos que pueden combatirlas, es decir, no disponer de herramientas para tratar infecciones que antes eran curables. En palabras de la doctora Jiménez, este puede ser el caso de los niños que reciben antibióticos con frecuencia durante su infancia. Se trataría de un efecto a corto plazo donde el niño recibe el tratamiento y se cura, pero durante un tiempo después es portador de una bacteria resistente que puede trasmitir a la comunidad. En el caso de que el niño se ponga malo de nuevo, el antibiótico es ineficaz para él –ya que es resistente– y necesita otros fármacos para tratar su dolencia aunque, antes de eso, precisará medios de diagnóstico para identificar y dar solución a su problema concreto.
Venta sin control
La distribución desordenada de antibióticos es otra causa del fenómeno de la resistencia bacteriana. En países de bajos ingresos como Kenia, Etiopía o Uganda este tipo de fármacos se pueden comprar y vender en mercados a pie de calle. «No hay garantía de que estos antibióticos estén en buen estado ni tampoco de que sean los indicados para tratar la patología de la persona que los recibe. Los efectos secundarios pueden ser demoledores», sentencia Lachlan MacIver, asesor médico en Enfermedades infecciosas, respuesta epidémica y resistencia a los antimicrobianos de la Campaña de Acceso a Medicamentos que MSF desarrolla desde su equipo de trabajo en Ginebra. El control es escaso y cualquiera puede vender y comprar el fármaco que se le antoje, pero, además, en estos países existen expectativas y creencias populares en torno a ellos. MSF, en su labor de investigación, es testigo de cómo la opinión pública está poco informada sobre el rol de los antibióticos. Muchos pacientes piensan que estos son los únicos fármacos eficaces y se los exigen a sus médicos para dolencias no infecciosas y enfermedades virales, para las cuales los antibióticos son ineficaces.

Venta callejera de medicamentos en Costa de Marfil. Fotografía: Getty
Otras líneas de solución por las que apuesta MSF son el establecimiento de redes de laboratorios, mejorar el uso de los antibióticos, formar al personal sanitario local y mantener contacto constante con las comunidades locales. «Es necesario fortalecer las medidas educativas. Nosotros tenemos la responsabilidad de intentar llevar a cabo medidas de concienciación para elevar el conocimiento en los profesionales de la salud y en los reguladores gubernamentales, además de asegurar que estos valiosos recursos se manejen correctamente», destaca el doctor MacIver.
En uno de los puntos de análisis de MSF en Nigeria, también se pudo evidenciar que el 32 % de las infecciones por heridas quirúrgicas estaban causadas por bacterias resistentes. De hecho, la comunidad científica está apostando con empeño por las campañas de prevención y control de infecciones. En 2017, la muerte de cuatro recién nacidos en una maternidad muy concurrida de Bangui, la capital de República Centroafricana, se pudo haber evitado con medidas de este tipo. Este trágico desenlace fue producto de un brote de sepsis neonatal extendido en el país, y aunque se puso en marcha una respuesta de urgencia para contenerlo y se solicitó el envío urgente de antibióticos más potentes –unos fármacos a los que no tenían acceso en el país– para estos bebés ya fue demasiado tarde. Según MSF es crucial reducir la incidencia de infecciones en las estructuras hospitalarias y mejorar los sitios en los que trabajan en términos de limpieza y desinfección, ya que si no cumplen las condiciones necesarias no tiene sentido costear instalaciones que luego propicien la propagación de bacterias resistentes.
Un problema global
Desde la Organización Mundial de la Salud (OMS), el doctor Sprenger, director de la Secretaría para la Resistencia a los Antimicrobianos del organismo internacional, explica que «están comprobando cómo algunas de las infecciones más frecuentes y peligrosas son farmacorresistentes, y lo que resulta más preocupante es que estos patógenos no respetan las fronteras nacionales». En los países occidentales también está creciendo exponencialmente la resistencia bacteriana: ya es un problema global. En este caso, la solución por la que se apuesta pasa principalmente por reducir o evitar el consumo abusivo, al contrario que en países en desarrollo, en los que el sistema de salud está muy debilitado y no cuentan con acceso a fármacos esenciales. Allí, el personal sanitario se encuentra con un doble problema: al mismo tiempo que crece el fenómeno de la resistencia a los antibióticos, miles de personas sufren por la falta de acceso a ellos.
La resistencia bacteriana en países en desarrollo genera un binomio muy complejo de manejar. Por un lado, exige mantener el acceso a los antibióticos necesarios que salvan vidas y, al mismo tiempo, gestionar su uso. Es una situación que el sistema mundial de salud está afrontando actualmente. Por eso, desde la Campaña de Acceso a Medicamentos de MSF destacan que lo primordial es desarrollar y mejorar las leyes tanto a nivel global como estatal. «La resistencia a los antibióticos es ya uno de los fenómenos más preocupantes en términos de mortalidad y personas afectadas. Necesitamos repensar nuestra estrategia de campañas de acceso y rediseñarla para mejorar las políticas en torno al sistema. El problema es muy complejo», asegura el doctor MacIver.
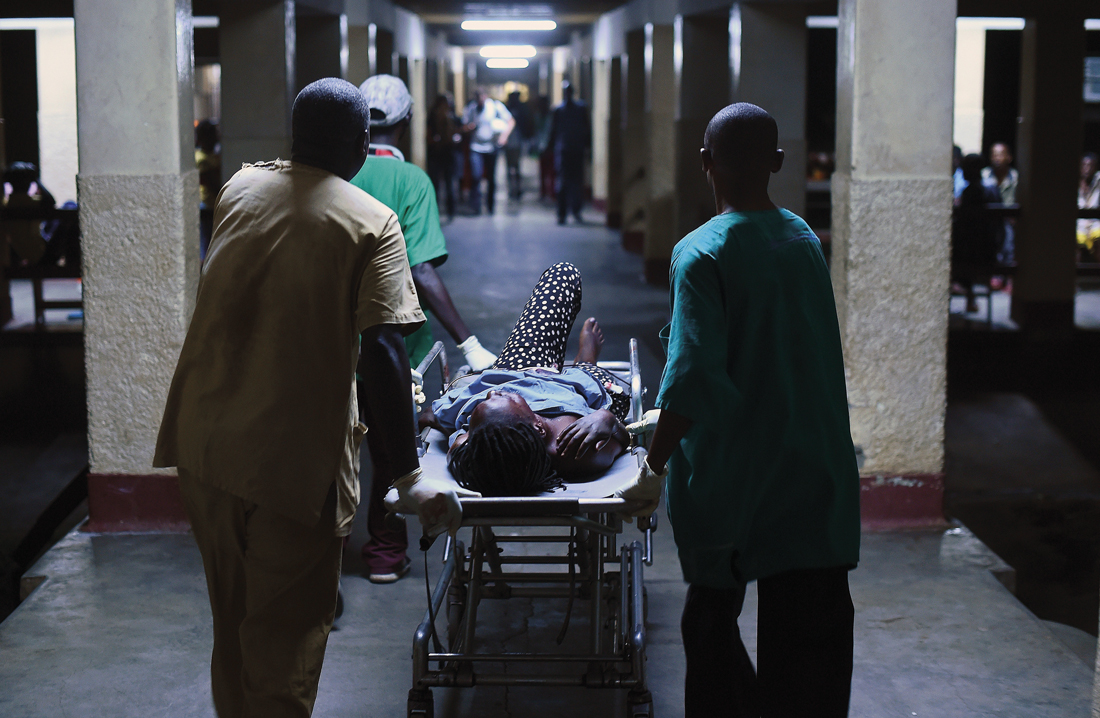
Una herida en un ataque terrorista es atendida en un hospital de Buyumbura (Burundi). Fotografía: Getty
Además de políticas que regulen y establezcan un mayor control sobre el uso correcto de los fármacos, tanto a nivel humano como en su uso en la agricultura y ganadería, se pretende que estas leyes aseguren el desarrollo y suministro de estos fármacos a nivel global. Uno de los puntos clave del problema son las farmacéuticas, quienes se están retirando del mercado de la investigación y desarrollo de antibióticos nuevos y con mayor efectividad porque no ven incentivos económicos suficientes. «Hay medicamentos que por su naturaleza son baratos y se usan durante un breve período. En cambio, la industria farmacéutica está más interesada en desarrollar medicamentos caros que necesiten usarse por tiempo mayor e incluso de por vida. Es más rentable», asegura MacIver.
Los gobiernos son cada vez más conscientes de este complejo problema pero, según la doctora Jiménez, internista de MSF, «aunque muchos tienen voluntad de poner en marcha medidas mundiales como las de la OMS, en muchas ocasiones no tienen capacidad de acción ni medios para llevarlo a cabo». El entendimiento y la cooperación entre organismos mundiales y estatales debe ser máximo, ya que, sin la colaboración y ejecución de los organismos estatales y locales, el control de este fenómeno de resistencia bacteriana es inviable.
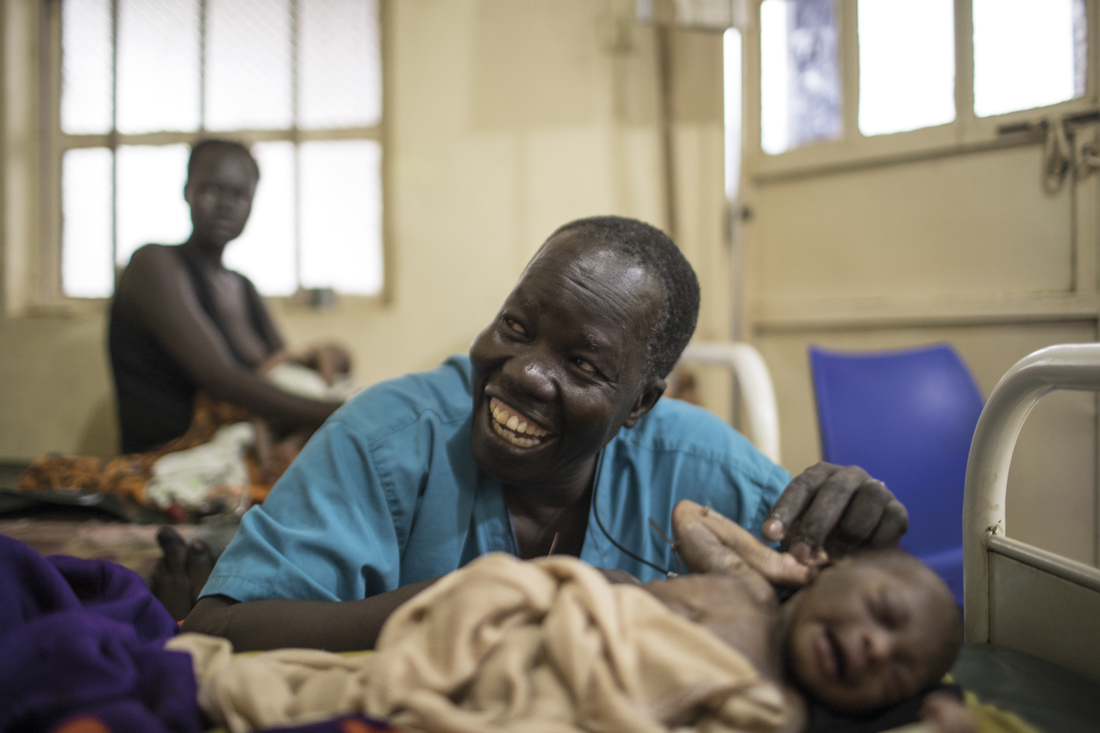
Una zona de riesgo son las maternidades. En la imagen, el cirujano sursudanés Even Atar Adaha, galardonado con el Nansen 2018, con un recién nacido. Fotografía: ACNUR
Compartir la entrada "El difícil equilibrio de los antibióticos en África"




